EGLĖ BARTUSEVIČIENĖ, JUSTINA KAČERAUSKIENĖ, JUSTINAS RIMKUS, ZITA STRELCOVIENĖ, DALIA REGINA RAILAITĖ
LSMU MA Akušerijos ir ginekologijos klinika
Santrauka. Straipsnyje aptariama nesilaukiančių moterų besimptomė bakteriurija ir apatinių šlapimo takų infekcija, jos rizikos veiksniai, pateikiamos praktinės diagnostikos bei gydymo rekomendacijos. Taip pat išsamiai aptariamos pasikartojančio cistito profilaktikos priemonės, įskaitant neantibakterinių priemonių naudojimą bei mažų dozių antibiotikų profilaktiką. Apžvelgiami su kateterio naudojimu susijusio cistito gydymo principai.
Reikšminiai žodžiai: apatinių šlapimo takų infekcija, cistitas, pasikartojantis, diagnostika, gydymas, profilaktika.
Summary. This is a review paper about asymptomatic bacteriuria and lower urinary tract infection in non-pregnant women, its risk factors, diagnostic evaluation and management. Measures to prevent recurrent cystitis are also discussed in detail, including non-antimicrobial treatment modalities and low-dose antibiotic prophylaxis. The principles of catheter-associated cystitis treatment are reviewed.
Keywords: lower urinary tract infection, cystitis, recurrent, diagnosis, management, prophylaxis.
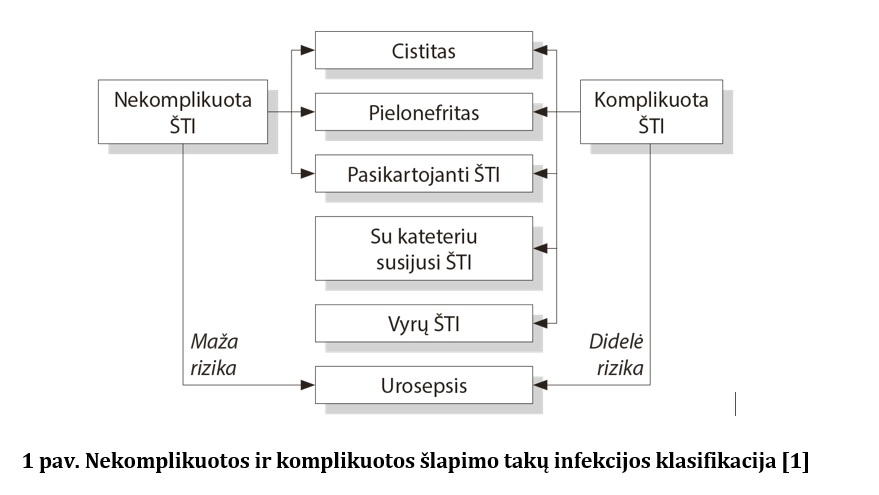
Šlapimo tak infekcijos TI) gali pasireikšti apatinėje šlapimo takų dalyje (šlapimo pūslėje, šlaplėje) arba inkstuose. 2022 m. Europos urologų asociacijos ŠTI gydymo gairėse rekomenduojama klasifikacija pateikiama 1 pav. [1]. Šiame straipsnyje aptariama nesilaukiančių moterų apatinių šlapimo takų infekcija.
BESIMPTOMĖ BAKTERIURIJA
Besimptomė bakteriurija – tai vadinamasis simptomų nesukeliantis bakterijų augimas šlapime. Tai dažna būklė, kurią sukelia komensalinių mikroorganizmų kolonizacija šlapimo takuose ir kuri gali būti naudinga organizmui, nes apsaugo jį nuo simptominių ŠTI.
Besimptomė bakteriurija nustatoma 1–5 proc. sveikų moterų premenopauzės laikotarpiu. Tarp vyresnio amžiaus žmonių besimptomės bakteriurijos dažnis siekia 4–19 proc., tarp sergančiųjų diabetu – 0,7–27 proc., nėščių moterų – 2–10 proc., slaugos namuose gyvenančių žmonių grupėje – 15–50 proc. [2].
Besimptomė bakteriurija diagnozuojama, jei, nepasireiškus jokiems simptomams, vidurinės šlapimo srovės mėginyje moterims du kartus nustatomas bakterijų augimas, kuris yra didesnis nei 105 KFV/ml, arba jei viename kateteriu paimtame šlapimo mėginyje nustatomas bakterijų augimas bent 102 KFV/ml [1, 2]. Besimptomės suaugusiųjų bakteriurijos atveju šlapime nustatomas mikroorganizmų spektras yra panašus kaip ir pasireiškus nekomplikuotai arba komplikuotai ŠTI. Jei yra pasikartojanti ureazę gaminančių bakterijų (pvz., Proteus mirabilis) infekcija, rekomenduojama patikslinti, ar nėra šlapimo takų akmenligės.
Besimptomė bakteriurija turėtų būti gydoma tik tuomet, kai tikėtina, kad gydymas duos naudos moteriai [3]. Kai nėra gretutinių sunkių ligų arba rizikos veiksnių, besimptomė suaugusiųjų bakteriurija dažniausiai nesukelia ŠTI. Naujausiose rekomendacijose nurodoma, jog dėl besimptomės bakteriurijos rekomenduojama tirti ir gydyti tik dviem atvejais [1, 4]:
• prieš urologines operacijas, kurių metu pažeidžiama gleivinė;
• nėštumo laikotarpiu.
Dėl besimptomės bakteriurijos nereikia nei tirti, nei gydyti [1]:
• moterų, kurioms nėra rizikos veiksnių;
• moterų po menopauzės;
• moterų, sergančių gerai valdomu cukriniu diabetu;
• pagyvenusio amžiaus slaugos institucijose gyvenančių asmenų;
• moterų, kurioms yra apatinių šlapimo takų disfunkcija (pvz., neurogeninė šlapimo pūslės disfunkcija, nevisiškas šlapimo pūslės ištuštinimas, intermituojanti arba nuolatinė pūslės kateterizacija), po rekonstrukcinių apatinių šlapimo takų operacijų arba po inkstų transplantacijos;
• moterų, kurioms yra pasikartojanti ŠTI (šios grupės moterims besimptomės bakteriurijos gydymas gali būti netgi žalingas).
Jei nusprendžiama gydyti nesilaukiančių moterų besimptomę bakteriuriją, antibiotikų parinkimas ir gydymo trukmė yra tokia pat kaip ir gydant simptominį nekomplikuotą arba komplikuotą cistitą. Svarbu, jog sprendimas gydyti turi būti priimtas individualiai, priklausomai nuo klinikinės situacijos ir rizikos veiksnių, o ne būti įprastas [1].
NEKOMPLIKUOTAS CISTITAS
Nekomplikuotas cistitas – tai ūminis, sporadinis arba pasikartojantis cistitas, kuriuo serga nesilaukiančios moterys, neturinčios žinomų anatominių arba funkcinių šlapimo takų pokyčių, gretutinių ligų, skatinančių infekcijos atsiradimą arba progresavimą.
Apie 50 proc. moterų bent kartą gyvenime ir kas trečia moteris iki 24 metų amžiaus yra sirgusi nekomplikuotu cistitu [5]. Riziką susirgti didina lytiniai santykiai, lytinių partnerių kaita, spermicidų naudojimas, nepalanki anamnezė (jei ŠTI sirgo motina arba pati moteris ŠTI sirgo vaikystėje). E. coli yra dažniausias (80 proc.) nekomplikuoto cistito sukėlėjas [1].
Patikimai diagnozuoti nekomplikuotą cistitą galima remiantis ligos anamneze ir simptomais: vargina dažnas, skubus ir skausmingas šlapinimasis, skausmas virš gaktos ir nėra makšties išskyrų [1, 6]. Staiga atsiradusi dizurija yra specifiškiausias cistito simptomas, pasireiškiantis daugiau nei 90 proc. jaunų moterų. Pažymėtina, jog vyresnių moterų urogenitalinio sindromo simptomai gali būti labai panašūs ir nesusiję su nekomplikuotu cistitu.
Šlapimo tyrimas bei pasėlis tik nežymiai padidina nekomplikuoto cistito diagnostikos tikslumą. 2022 m. Europos urologų asociacijos ŠTI gydymo gairėse nurodoma, jog, diagnozuojant nekomplikuotą cistitą, atliekamas bendrasis šlapimo tyrimas, o šlapimo pasėlis tik tais atvejais, jei [1]:
• įtariamas ūminis pielonefritas;
• cistito simptomai neišnyksta arba atsinaujina per 4 sav. po baigto gydymo;
• pasireiškia nebūdingi cistito simptomai;
• nėštumo laikotarpiu.
Nekomplikuotas cistitas gali praeiti savaime, vis dėlto dažniausiai jis gydomas antibiotikais (1 lentelė) [1, 6]. Jei simptomai lengvi arba vidutinio sunkumo, kaip alternatyva antibakteriniam gydymui gali būti skiriamas simptominis gydymas nesteroidiniais vaistais nuo uždegimo (pvz., ibuprofenas).
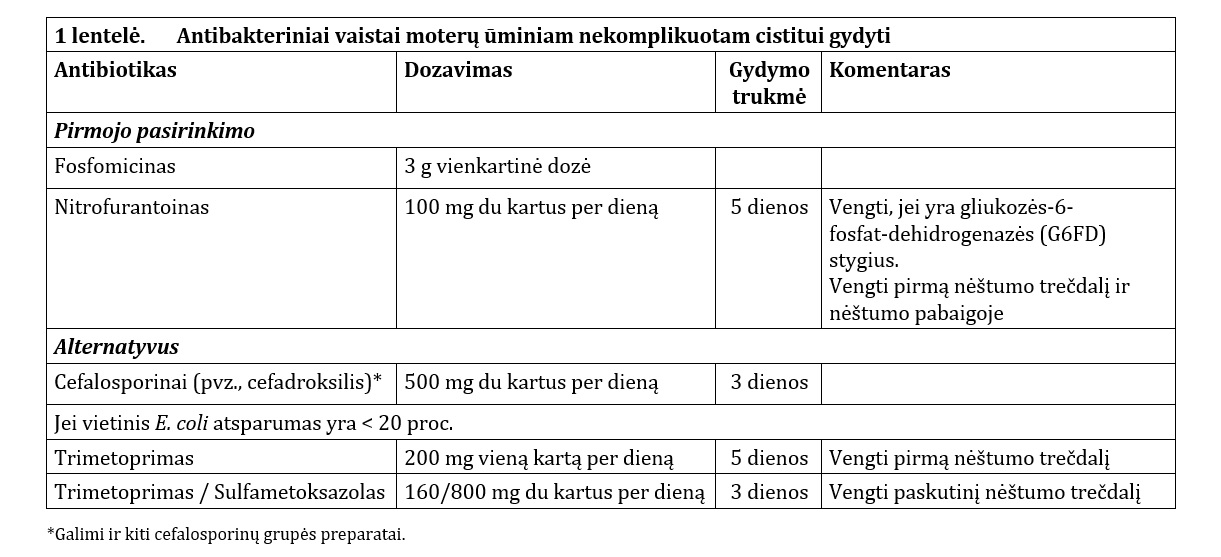
Aminopenicilinai nerekomenduojami empiriniam gydymui dėl visame pasaulyje didelio E. coli atsparumo šiems vaistams. Aminopenicilinai kartu su beta laktamazės inhibitoriumi (pvz., ampicilinas su sulbaktamu arba amoksicilinas su klavulano rūgštimi) ir geriamieji cefalosporinai taip pat nerekomenduojami empiriniam gydymui dėl poveikio gamtai, tačiau gali būti vartojami tam tikrais atvejais [7, 8]. 2019 m. Europos Komisija apribojo fluorchinolonų vartojimą infekcijoms gydyti dėl galimai ilgalaikio šalutinio nepageidaujamo poveikio [9], todėl nekomplikuotas cistitas šios grupės vaistais turėtų būti gydomas tik išimtiniais atvejais, kai rekomenduojamų antibiotikų vartojimas negalimas.
Moterims, kurioms yra inkstų nepakankamumas, antimikrobinių preparatų dozės koreguojamos, kai glomerulų filtracijos greitis (GFG) yra mažesnis nei 20–30 ml/min. arba vartojant nefrotoksinį poveikį turinčius vaistus. Kilpinių diuretikų (pvz., furozemido) ir cefalosporino derinys yra nefrotoksiškas. Nitrofurantoinas kontraindikuotinas moterims, kurių GFG yra mažesnis nei 30 ml/min. [1].
Po nekomplikuoto cistito gydymo, jei simptomų nebelieka, šlapimo tyrimas arba šlapimo pasėlis gydymo veiksmingumui vertinti nereikalingi [1]. Šlapimo pasėlį ir jautrumo antimikrobiniams preparatams tyrimą atlikti reikia tik toms moterims, kurioms simptomai neišnyksta iki gydymo pabaigos, arba kurioms simptomai išnyksta, bet pasikartoja 2–4 sav. laikotarpiu. Šiais atvejais reikia pakartotinai gydyti septynių dienų kursu, vartojant kitą vaistą [1, 6, 10].
KOMPLIKUOTAS CISTITAS
Komplikuotu cistitas laikomas tuomet, kai yra veiksnių, galinčių padidinti cistito riziką, ligos sunkumą ir sumažinti gydymo veiksmingumą. Tokiems veiksniams priskiriama vyriškoji lytis, nėštumas, anatominiai ir funkciniai šlapimo takų pokyčiai arba ligos (pvz., dubens organų nusileidimas, neurogeninė šlapimo pūslės disfunkcija, per didelis liekamasis šlapimo kiekis pūslėje, akmenligė), gretutinės ligos (ypač cukrinis diabetas), imunosupresinė būklė, daugeliui antibakterinių vaistų atsparūs sukėlėjai.
Tai yra labai heterogeniška pacientų grupė, todėl cistito simptomai bei individualus objektyvus ir instrumentinis ištyrimas gali skirtis. Visais atvejais būtinas šlapimo pasėlis.
Komplikuoto cistito sukėlėjų įvairovė yra daug didesnė ir bakterijos yra labiau atsparios nei nekomplikuoto cistito atveju. Vyrauja enterobakterijos (60–75 proc.): E. coli, Proteus spp., Klebsiella spp., Pseudomonas spp., Serratia spp. ir Enterococcus spp. [1].
Komplikuoto cistito gydymo principai [1, 6, 10]:
• Pašalinti riziką, ligos sunkumą didinančius ir gydymo veiksmingumą mažinančius veiksnius (pvz., koreguoti dubens organų nusileidimą).
• Optimali antibiotikų terapija pagal šlapimo pasėlio duomenis ir antibiotikogramą, trukmė bent 7 d. (priklausomai nuo infekciją palaikančio veiksnio koregavimo).
• Nėščiųjų cistitas gali būti gydomas trumpu antibakterinių vaistų kursu, bet nėščiosioms tinka ne visi antibiotikai. Visą nėštumą galima vartoti penicilinus, cefalosporinus, fosfomiciną. Nitrofurantoino, trimetoprimo bei trimetoprimo su sulfametoksazolu vartojimo apribojimai pateikiami 1 lentelėje.
• Po gydymo visuomet reikia atlikti šlapimo pasėlį.
PASIKARTOJANTIS CISTITAS
Pasikartojantis cistitas nustatomas tuomet, kai nekomplikuotu arba komplikuotu cistitu sergama bent tris kartus per vienerius metus arba bent du kartus per 6 mėn. ir kai tarp epizodų būna besimptomis laikotarpis.
Pasikartojantis cistitas yra dažnas moterų negalavimas, susijęs su gyvenimo kokybės pablogėjimu [11]. Tyrimų duomenimis, apie 50–60 proc. moterų bent vieną kartą gyvenime serga ūminiu cistitu, o 30–40 proc. moterų nustatomas pasikartojantis cistitas [1, 11, 12]. Pasikartojančio cistito rizikos veiksniai priklauso nuo moters amžiaus (2 lentelė) [1, 12].

Pasikartojančio cistito diagnozė, sužinojus simptomus, anamnezę ir atlikus ginekologinį tyrimą, turi būti patvirtinta bakterijų augimu šlapimo pasėlyje, kartu nustatant jų jautrumą antibiotikams. Jei šlapimo pasėlio rezultatai rodo galimą mėginio užteršimą, kartojamam pasėlio tyrimui šlapimas imamas kateteriu. Papildomi tyrimai (pvz., pilvo echoskopija, cistoskopija) reikalingi, tik esant nebūdingai ligos eigai, rizikos veiksniams (pvz., šlapimo nutekėjimo sutrikimui, intersticiniam cistitui, hematurijai) arba įtariant lytiškai plintančią infekciją [1, 12, 13].
Svarbu, jog, prieš pradedant gydyti moteris, šlapimo tyrimą, šlapimo pasėlį ir antibiotikogramą reikia atlikti prieš kiekvieną simptominį ūminio cistito epizodą [1, 12]. Kai kuriais pasikartojančio ūminio cistito atvejais, kai moteris gerai supranta savo ligos eigą, galima iš anksto aptarti galimai pasikartosiančio epizodo vadinamąją savidiagnostiką, šlapimo pasėlio paėmimą ir savarankiškai pradėtą gydymąsi (laukiant pasėlio rezultatų) trumpu antimikrobinių preparatų, kurie išrašomi pagal ankstesnių šlapimo pasėlių duomenis, kursu [1, 12, 13].
Pasikartojantys cistito epizodai gydomi pagal pasėlio antibiotikogramą, renkantis preparatus tokiu pat principu, kaip ir nekomplikuoto cistito gydymui (1 lentelė), trumpais (iki 7 d.) kursais. Tais atvejais, kai ūminio cistito epizodai yra sukelti geriamiesiems antibiotikams atsparių sukėlėjų, gydoma intraveniniais antibiotikais, taip pat trumpais (iki 7 d.) kursais. Po nekomplikuoto cistito epizodo gydymo, jei simptomai išnyko, šlapimo pasėlio kartoti nereikia [1, 12, 13].
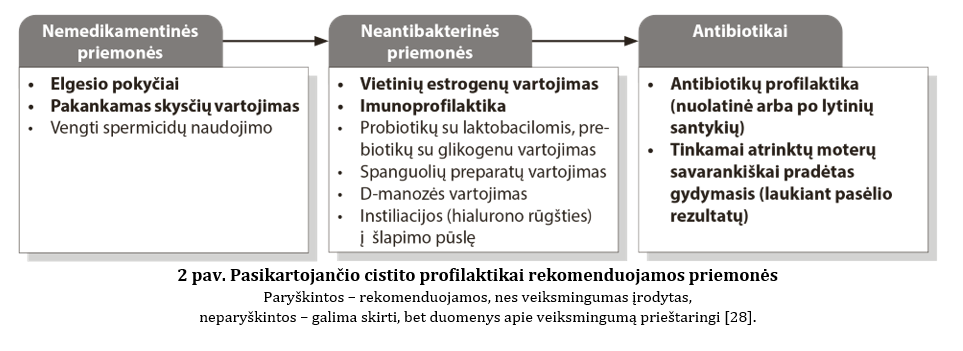
Gydant pasikartojančiu cistitu sergančias moteris, itin svarbi cistito pasikartojimo profilaktika, kurios priemonės turi būti naudojamos šia seka: 1) rizikos veiksnių vengimas; 2) neantibakterinių priemonių naudojimas; 3) profilaktika antibiotikais [1, 12–14].
Moterims, kurioms kartojasi cistito epizodai, rekomenduojama:
• vartoti pakankamai skysčių (daugiau nei 1,5 l per dieną);
• dažniau šlapintis;
• pasišlapinti po lytinio akto;
• vengti spermicidų naudojimo;
• pasituštinus, šluostytis braukiant uodegikaulio kryptimi;
• vengti kosmetinių vonios arba intymios higienos priemonių naudojimo, makšties plovimų;
• nedėvėti aptemptų arba sintetinių kelnaičių.
Neantibakterinių priemonių naudojimas:
• Moterims po menopauzės, ypač jei yra makšties gleivinės atrofija, skirti vietinių estrogenų (žvakutės, gelis) [1, 12–14]. Poveikis turėtų būti vertinamas po 12 mėn. Pakaitinės hormonų terapijos (PHT) arba geriamųjų estrogenų veiksmingumas pasikartojančio cistito profilaktikai prilygsta placebo poveikiui [15, 16].
• Įrodyta, kad imunoprofilaktika (geriamuoju imunostimuliatoriumi OM-89 arba makšties žvakutėmis, su karščiu inaktyvuotomis uropatogeninėmis bakterijomis) buvo saugi ir veiksminga, siekiant išvengti pasikartojančių šlapimo takų infekcijų [16, 17], tačiau Lietuvoje šių preparatų nėra.
• Pasikartojančio cistito prevencijai itin svarbi normali makšties flora. Tyrimų duomenimis, probiotikai su laktobacilomis, kurių sudėtyje yra L. rhamnosus GR-1, L. reuteri B-54 ir RC-14, L. casei shirota arba L. crispatus CTV-05, yra veiksmingi makšties floros atstatymui ir cistito prevencijai [19]. Prebiotikai, kurių sudėtyje yra glikogeno, taip pat padeda palaikyti ir atstatyti normalią makšties florą. Glikogenas, kurį paprastai išskiria subrendusios makšties epitelio ląstelės, yra būtina terpė laktobaciloms. Jos skaido glikogeną ir gamina didelius pieno rūgšties, užtikrinančios rūgštinę makšties aplinką, kiekius. Tačiau, dėl nepakankamos tyrimų kokybės bei tyrimų heterogeniškumo nėra galutinai aiškus tinkamesnis probiotikų ar prebiotikų vartojimo būdas (geriami ar intravaginaliniai), optimali dozė bei vartojimo trukmė [1, 12–14].
• Duomenys apie spanguolių preparatų vartojimo naudą cistito prevencijai yra prieštaringi. 2012 m. „Cochrane“ duomenų apžvalga parodė, kad spanguolių preparatai nesumažina ŠTI pasikartojimo rizikos, palyginus su placebu, gausesniu vandens vartojimu arba negydymu [20]. Tačiau vėlesnės metaanalizės pateikė išvadas apie teigiamą spanguolių produktų poveikį [21, 22]. Naujausiose ŠTI gydymo gairėse nurodoma, jog nors spanguolių produktų veiksmingumas nėra aiškus, vertinant nedidelę žalos tikimybę, gydytojai gali rekomenduoti juos cistito prevencijai, tačiau pacientes turėtų informuoti apie silpnus spanguolių preparatų veiksmingumo įrodymus. Taip pat nėra aiški dozė bei vartojimo trukmė [1]. Spanguolių preparatai ir sultys potencialiai didina varfarino antikoaguliacinį poveikį, todėl minėtais atvejais reikėtų jų vengti.
• Pradinių tyrimų duomenimis, D-manozė gali žymiai sumažinti pasikartojančio cistito epizodų skaičių ir gali būti veiksminga profilaktikos priemonė, tačiau reikia atlikti daugiau tyrimų [1]. D-manozė priklauso angliavandenių grupei, kitaip dar vadinama monomeriniu cukrumi. Didžiausi šio cukraus šaltiniai yra miško uogos – spanguolės, mėlynės. Manoma, kad manozė, kuri išskiriama per inkstus, stabdo tam tikrų bakterijų prilipimą prie šlapimo pūslės sienų. Vietoj to bakterijos prilimpa prie cukraus ir pasišalina iš organizmo su šlapimu. NICE pateikia rekomendacijas, kad galima išbandyti D-manozės preparatus, kai pasikartoja ŠTI, tačiau ne nėščioms moterims. Taip pat rekomenduojama atsižvelgti į didelį cukraus kiekį šiame produkte, tai gali būti aktualu cukriniu diabetu sergančioms moterims [13]. 2021 m. paskelbtos apžvalgos išvadose nurodoma, jog nors vis dar stinga duomenų apie D-manozės dozavimą ir gydymo trukmę, D-manozė atskirai arba kartu su kitais papildais (pvz., probiotikais su laktobacilomis, prebiotikais su glikogenu), gali būti svarbi moterų pasikartojančių ŠTI profilaktikai. Pabrėžiama, kad D-manozė gerai toleruojama, o nepageidaujamų reiškinių pastebėta nedaug [23].
• Instiliacijos į šlapimo pūslę, vartojant tirpalą hialurono rūgšties pagrindu su (be) chondroitino sulfatu, naudojamos glikozaminoglikano sluoksnio papildymui, gydant intersticinį cistitą, dirgliąją šlapimo pūslę, radiacinį cistitą ir pasikartojančio cistito prevencijai [1]. Tyrimų duomenimis, minėtų preparatų instiliacijos sumažino pasikartojančių ūminio cistito epizodų skaičių bei prailgino remisijos trukmę [24]. Naujausiose ŠTI gydymo gairėse hialurono rūgšties arba hialurono rūgšties su chondroitino sulfatu derinio instiliacija į šlapimo pūslę, siekiant išvengti pasikartojančių ŠTI, rekomenduojama toms moterims, kurioms mažiau invaziniai profilaktikos metodai buvo neveiksmingi [1].
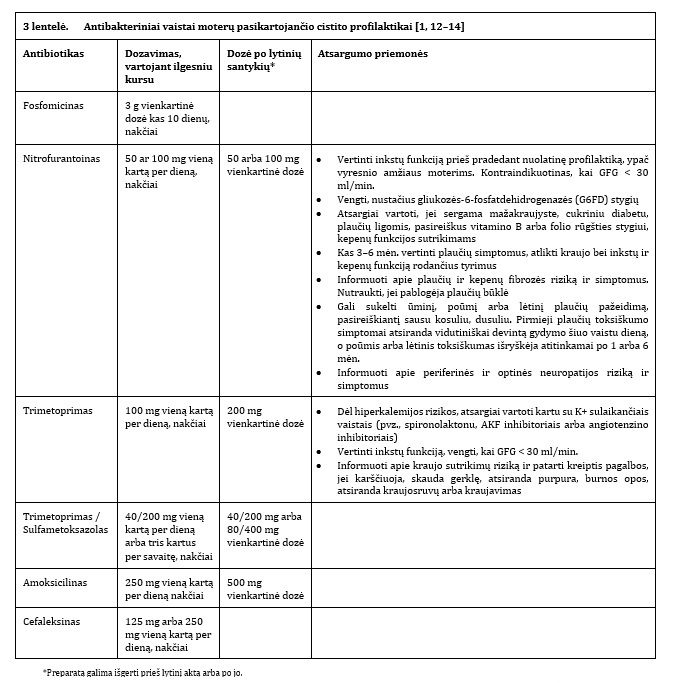
Profilaktika antibiotikais
Rekomenduojama tik tais atvejais, kai rizikos veiksnių vengimas bei neantibakterinės priemonės yra neveiksmingos. Cistito pasikartojimo riziką labiausiai sumažina mažų dozių antibiotikų profilaktika, kuri gali būti skiriama ilgesniu kursu arba po lytinių santykių [25, 26]. Abiejų taktikų veiksmingumas yra panašus, tačiau, vengiant atsparumo antibakteriniams preparatams išsivystymo, kai yra aiškus pasikartojančio cistito epizodą skatinamasis veiksnys (pvz., lytinis aktas), rekomenduojama vienos dozės profilaktika po lytinių santykių (3 lentelė) [1, 12, 13]. Nuolatinė antibakterinė profilaktika ilgesniu kursu svarstytina tais atvejais, kai nėra aiškaus cistito pasikartojimą provokuojamojo veiksnio arba vienos dozės profilaktika neveiksminga. Nėra vieningo sutarimo dėl profilaktikos trukmės. Literatūroje nurodoma nuolatinės mažų dozių antibiotikų profilaktikos trukmė svyruoja nuo 3 iki 12 mėn., tačiau dažniausiai situaciją vertinti rekomenduojama po 6 mėn. (jei simptomai išlieka, periodiškai kartojamas šlapimo pasėlis). Moterims, kurioms cistitas paūmėja po lytinio akto, profilaktika gali trukti ne vienerius metus.
Tais atvejais, kai profilaktikos antibakteriniais vaistais metu pasikartoja ūminio cistito epizodas, jis gydomas pagal šlapimo pasėlio rezultatus kitu nei profilaktikai skiriamu antibiotiku, o vėliau profilaktika tęsiama pirminiu antibakteriniu preparatu, kuris buvo skiriamas prieš cistito pasikartojimą. Jei profilaktikos metu cistitas pasikartoja du ir daugiau kartų per 6 mėn. arba šlapimo pasėlio rezultatai rodo sukėlėjo atsparumą naudojamam preparatui, vertinama, jog antibiotikų profilaktika yra neveiksminga, ji turi būti nutraukiama, o moteris nuodugniau tiriama [1, 12, 13].
Moterys turi būti informuotos, jog antibiotikų profilaktika turi nepageidaujamų reiškinių ir nėra skirta visam laikui. Vartojami antibiotikai užtikrina šlapimo pūslės epitelio sugijimą ir sumažina pasikartojančio cistito riziką ateityje. Apie 50 proc. moterų, nutraukus antibiotikų profilaktiką, cistitu gyvenime nebesuserga [27].
Kwok M. ir kt. apibendrintos 11 skirtingų profesinių draugijų pasikartojančio cistito profilaktikai rekomenduojamos priemonės, atsižvelgiant į jų veiksmingumą, pateikiamos 2 pav. [28].
SU KATETERIO NAUDOJIMU SUSIJĘS CISTITAS
Su kateterio naudojimu susijusi ŠTI – tai ŠTI, atsiradusi moteriai, kurios šlapimo takai yra arba buvo kateterizuoti per pastarąsias 48 val.
Bakteriurijos, susijusios su nuolatine kateterizacija, dažnis yra 3–8 proc. [1]. Svarbiausias su kateterio naudojimu susijusios ŠTI rizikos veiksnys yra kateterizacijos trukmė. Kiti rizikos veiksniai: moteriškoji lytis, cukrinis diabetas, ilgesnė gydymo ligoninėje bei intensyviosios terapijos skyriuje trukmė [29].
Su kateterio naudojimu susijusio cistito simptomai yra diskomfortas uretros srityje, skausmas virš gaktos, hematurija, o pašalinus kateterį – dizurija, dažnas noras skubiai šlapintis, hematurija, skausmas arba jautrumas virš gaktos, pirmą kartą atsiradęs arba pasunkėjęs anksčiau buvęs šlapimo nelaikymas. Blogo kvapo, drumzlinas šlapimas nėra simptomas leidžiantis atskirti besimptomę bakteriuriją nuo su susijusio kateterio naudojimu cistito [1].
Su kateterio naudojimu susijęs cistitas diagnozuojamas, jei nustatomas didesnis nei 103 KFV/ml vienos arba kelių rūšių bakterijų augimas viename kateteriu paimtame šlapimo mėginyje arba vidurinės šlapimo srovės mėginyje moterims, kurioms kateteris pašalintas per pastarąsias 48 val. Vien piurija nėra apatinių ŠTI specifinis diagnostinis požymis ir nėra pakankamas kriterijus antibiotikų terapijai. Kita vertus, piurijos nebuvimas simptominiam pacientui paneigia su kateriu susijusios apatinių ŠTI diagnozę [1].
Priežiūros ir gydymo principai [1]:
• Nuolatiniai kateteriai turėtų būti naudojami tik tada, kai jie yra kliniškai indikuotini. Kateterizavimo trukmė turi būti minimali.
• Tyrimų duomenimis, moterų protarpinis šlaplės kateterizavimas tam tikrose situacijose (pvz., gimdymo metu) turi pranašumų, lyginant su nuolatine kateterizacija [30]. Vis dėlto, „Cochrane“ duomenų apžvalga nenustatė reikšmingo skirtumo tarp nuolatinės ir protarpinės trumpalaikės kateterizacijos, vertinant poveikį pacientų sveikatai [31].
• Hidrofiliniai kateteriai yra susiję su mažesniu ŠTI dažniu, palyginus su įprastais kateteriais.
• Atlikti šlapimo pasėlio tyrimą prieš su kateterio naudojimu susijusio cistito gydymą antibiotikais (šlapimą mėginiui imti iš naujai pakeisto kateterio).
• Prieš pradedant antibakterinį gydymą, pakeisti arba išimti nuolatinį kateterį.
• Su kateterio naudojimu susijusį cistitą gydyti kaip komplikuotą cistitą (sukėlėjai dažniausiai yra tokie pat, gydymo trukmė – nuo 7 d. (jei simptomai išnyksta greitai) iki 14 d. (jei sveikimas lėtesnis). Jaunesnėms nei 65 metų moterims gali būti svarstomas trijų dienų trukmės gydymas, jei cistitas atsirado jau pašalinus nuolatinį kateterį.
• Negydyti su kateteriu susijusios besimptomės bakteriurijos, išskyrus atvejus, kai numatoma šlapimo takus traumuojanti intervencija (pvz., šlapimo pūslės biopsija).
• Nenaudoti vietinių antiseptikų arba antimikrobinių medžiagų ant kateterio arba šlaplės.
• Neskirti antibiotikų profilaktikos: nei kateterizacijos (nuolatinės arba protarpinės) metu, nei po kateterio pašalinimo.
LITERATŪRA
- Nicolle LE, Bradley S, Colgan R, et al. Infectious diseases society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. Clin Infect Dis, 2005 Mar 1;40(5):643-54.
- Bonkat G, Bartoletti R, Bruyere F, et al. EAU Guidelines on Urological Infections. European Association of Urology 2022. Prieinama: https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Urological-Infections-2022.pdf
- Cai T, Mazzoli S, Mondaini N, et al. The role of asymptomatic bacteriuria in young women with recurrent urinary tract infections: To treat or not to treat? Clin Infect Dis, 2012; Sep;55(6):771-7.
- SAM Metodika. Nėščiųjų besimptomės bakteriurijos diagnostika ir gydymas. 2019 m. redakcija. Prieinama: https://sam.lrv.lt
- Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Dis Mon, 2003 Feb;49(2):53-7049: 53.
- NICE guideline. Urinary tract infection (lower): antimicrobial prescribing. 31 October 2018. Prieinama: https://www.nice.org.uk/guidance/ng109
- Hooton TM, Scholes D, Gupta K, et al. Amoxicillin-clavulanate vs ciprofloxacin for the treatment of uncomplicated cystitis in women: a randomized trial. Jama, 2005 Feb 23;293(8):949-55
- Hooton TM, Roberts PL, Stapleton AE, et al. Cefpodoxime vs ciprofloxacin for short-course treatment of acute uncomplicated cystitis: a randomized trial. JAMA, 2012 Feb 8;307(6):583-9.
- European Medicines Agency. Disabling and potentially permanent side effects lead to suspension or restrictions of quinolone and fluoroquinolone antibiotics. Quinolone and fluoroquinolone Article-31 referral, 2019.
- Abou Heidar NF, Degheili JA, Yacoubian AA, et al. Management of urinary tract infection in women: A practical approach for everyday practice. Urol Ann. 2019 Oct-Dec; 11(4): 339–346.
- Renard J, Ballarini S, Mascarenhas T, et al. Recurrent lower urinary tract infections have a detrimental effect on patient quality of life: a prospective, observational study. Infect Dis Ther 2014; 4: 125–35.
- Anger J, Lee U, Ackerman AL, et al. Recurrent Uncomplicated Urinary Tract Infections in Women: AUA/CUA/SUFU Guideline. 2019;202(2):282-289.
- NICE guideline. Urinary tract infection (recurrent): antimicrobial prescribing. 31 October 2018. Prieinama: https://www.nice.org.uk/guidance/ng112
- Scottish Antimicrobial Prescribing Group (SAPG). Guidance on management of recurrent urinary tract infection in non-pregnant women. Jun 2016.
- Chen YY, Su TH, Lau HH. Estrogen for the prevention of recurrent urinary tract infections in postmenopausal women: a meta-analysis of randomized controlled trials. Int Urogynecol J, 2021 Jan;32(1):17-25.
- Duenas-Garcia OF, Sullivan G, Hall CD, Flynn MK, O‘Dell K. Pharmacological agents to decrease new episodes of recurrent lower urinary tract infections in postmenopausal women. A systematic review. Female Pelvic Med Reconstruct Surg, 2016 Mar-Apr;22(2):63-9.
- Aziminia N, Hadjipavlou M, Philippou Y, et al. Vaccines for the prevention of recurrent urinary tract infections: a systematic review. BJU Int, 2019 May;123(5):753-768.
- Prattley S, Geraghty R, Moore M, Somani BK. Role of Vaccines for Recurrent Urinary Tract Infections: A Systematic Review. Eur Urol Focus, 2020 May 15;6(3):593-604.
- Ng QX, Peters C, Venkatanarayanan N, Goh YY, et al. Use of Lactobacillus spp. to prevent recurrent urinary tract infections in females. Medical Hypotheses, 2018 May;114:49-54
- Jepson RG, Williams G, Craig JC. Cranberries for preventing urinary tract infections. Cochrane Database of Systematic Reviews 2012, Issue 10. Art. No.: CD001321.
- Fu Z, Liska D, Talan D, Chung M. Cranberry Reduces the Risk of Urinary Tract Infection Recurrence in Otherwise Healthy Women: A Systematic Review and Meta-Analysis. J Nutr, 2017 Dec;147(12):2282-2288.
- Luis A, Domingues F, Pereira L. Can Cranberries Contribute to Reduce the Incidence of Urinary Tract Infections? A Systematic Review with Meta-Analysis and Trial Sequential Analysis of Clinical Trials. J Urol, 2017 Sep;198(3):614-621.
- De Nunzio C, Bartoletti R, Tubaro A, Simonato A, Ficarra V. Role of D-Mannose in the Prevention of Recurrent Uncomplicated Cystitis: State of the Art and Future Perspectives. Antibiotics (Basel). 2021;10(4):373.
- Goddard JC, Janssen DAW. Intravesical hyaluronic acid and chondroitin sulfate for recurrent urinary tract infections: systematic review and meta-analysis. Int Urogynecol J, 2018 Jul;29(7):933-942.
- Nalliah S, Siaw Hui Fong J, Ying Yi Thor A, Hooi Lim O. The use of chemotherapeutic agents as prophylaxis for recurrent urinary tract infection in healthy nonpregnant women: A network meta-Analysis. 2019 Apr-Jun;35(2):147-155.
- Price JR, Guran LA, Gregory WT, McDonagh MS. Nitrofurantoin vs other prophylactic agents in reducing recurrent urinary tract infections in adult women: a systematic review and meta-analysis. Am J Obstet Gynecol, 2016 Nov;215(5):548-560.
- Albert X, Huertas I, Pereiro I, Sanfélix J, Gosalbes V, Perrotta C. Antibiotics for preventing recurrent urinary tract infection in non-pregnant women. Cochrane Database of Systematic Reviews 2004, Issue 3. Art. No.: CD001209.
- Kwok M, McGeorge S, Mayer-Coverdale J, et al. Guideline of guidelines: management of recurrent urinary tract infections in women. BJU Int. 2022 Nov;130 Suppl 3(Suppl 3):11-22.
- Li F, Song M, Xu L, Deng B, Zhu S, Li X. Risk factors for catheter-associated urinary tract infection among hospitalized patients: A systematic review and meta-analysis of observational studies. J Adv Nurs, 2019 Mar;75(3):517-527.
- Li M, Xing X, Yao L, et al. The effect of bladder catheterization on the incidence of urinary tract infection in laboring women with epidural analgesia: a meta-analysis of randomized controlled trials. Int Urogynecol J, 2019 Sep;30(9):1419-1427.
- Kidd EA, Stewart F, Kassis NC, Hom E, Omar MI. Urethral (indwelling or intermittent) or suprapubic routes for short-term catheterisation in hospitalised adults. Cochrane Database Syst Rev, 2015 Dec 10;2015(12):CD004203.
Gauta: 2023 m. vasario mėn.
Priimta spausdinti: 2023 m. vasario mėn.
Straipsnis publikuotas žurnale „Lietuvos akušerija ir ginekologija“
(2023 m. kovas, tomas XXVI, Nr. 1, 54–61 psl.).
Leidykla „Vitae litera“, Savanorių pr. 137, LT-44146, Kaunas.